¿Qué es la colonoscopia?
La colonoscopia es un procedimiento que utiliza un tubo largo, flexible y angosto, con una luz y una pequeña cámara en un extremo, llamado colonoscopio o telescopio, para ver el interior del recto y todo el colon. La colonoscopia puede mostrar tejido inflamado e irritado, úlceras y pólipos (trozos adicionales de tejido que crecen en el revestimiento del intestino). Un gastroenterólogo (médico especialista en enfermedades digestivas) efectúa este procedimiento.
Este procedimiento es diferente de la colonoscopia virtual, que utiliza una combinación de radiografías y tecnología por computadora para crear imágenes del recto y de todo el colon. Se proporciona más información en el tema de salud del NIDDK, Colonoscopia virtual (Virtual Colonoscopy).
¿Qué son el recto y el colon?
El recto y el colon forman parte del tracto gastrointestinal, una serie de órganos huecos unidos en un tubo largo y retorcido desde la boca hasta el ano (una apertura de 1 pulgada de largo a través de la cual las deposiciones se eliminan del cuerpo). El cuerpo digiere los alimentos utilizando el movimiento de los músculos en el tracto gastrointestinal, junto con la liberación de hormonas y enzimas. Los órganos que conforman el tracto gastrointestinal son la boca, el esófago, el estómago, el intestino delgado, el intestino grueso (que incluye apéndice, ciego, colon y recto) y el ano. Los intestinos a veces se conocen como las entrañas. La última porción del tubo digestivo, denominada tracto gastrointestinal inferior, consiste en el intestino grueso y el ano.
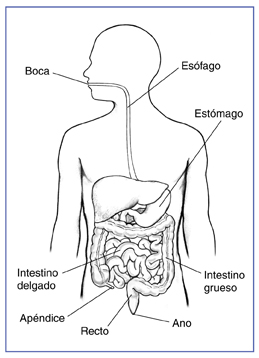
El intestino grueso tiene aproximadamente 5 pies de largo en adultos y absorbe agua y todos los nutrientes restantes de los alimentos parcialmente digeridos que pasan desde el intestino delgado. El intestino grueso luego convierte los desechos líquidos en materia sólida, llamada deposiciones. Las deposiciones pasan del colon al recto. El recto tiene de 6 a 8 pulgadas de largo en adultos, y se encuentra entre la última parte del colon, denominada colon sigmoide, y el ano. El recto almacena las deposiciones antes de un movimiento intestinal. Durante el movimiento intestinal, las deposiciones se mueven desde el recto hasta el ano.
¿Por qué se efectúa una colonoscopia?
Se realiza una colonoscopia para ayudar a diagnosticar
- cambios en los hábitos intestinales
- dolor abdominal
- sangrado anal
- pérdida de peso
Un gastroenterólogo también efectúa la colonoscopia como examen de detección de cáncer de colon. El examen de detección es una prueba para verificar si existen enfermedades cuando la persona no tiene síntomas. El examen de detección puede encontrar enfermedades en la etapa temprana, cuando un proveedor de atención médica tiene mayor probabilidad de curar la enfermedad.
Hágase exámenes de detección de cáncer de colon
El American College of Gastroenterology (Colegio Estadounidense de Gastroenterología) recomienda los exámenes de detección de cáncer de colon en los siguientes casos:
- a los 50 años para personas sin mayor riesgo de tener la enfermedad
- a los 45 años para los afroamericanos, porque tienen mayor riesgo de desarrollar la enfermedad1
Un gastroenterólogo puede recomendar exámenes de detección anticipados para personas con antecedentes familiares de cáncer de colon, antecedentes personales de enfermedad inflamatoria del intestino (trastorno duradero que causa irritación y llagas en el tracto gastrointestinal) u otros factores de riesgo de cáncer de colon.
Medicare y las compañías de seguro privadas a veces modifican la cobertura de los exámenes de detección de cáncer. Las personas deben consultar a su compañía de seguros para saber la frecuencia con la cual se pueden efectuar la colonoscopia de detección que cubrirá su seguro.
Lea más sobre cáncer de colon en www.cancer.gov.
¿Cómo se prepara una persona para una colonoscopia?
La preparación para una colonoscopia incluye los siguientes pasos:
- Hable con un gastroenterólogo. Cuando las personas programan una colonoscopia, deben hablar con su gastroenterólogo sobre las afecciones médicas que padecen y todos los medicamentos recetados y de venta libre, vitaminas y suplementos que tomen, incluidos los siguientes:
- aspirina o medicamentos que contengan aspirina
- antiinflamatorios no esteroides como ibuprofeno o naproxeno
- medicamentos para la artritis
- anticoagulantes
- medicamentos para la diabetes
- vitaminas que contengan hierro o suplementos de hierro
- Coordine quién lo llevará a su casa después del procedimiento. No se permite conducir durante las 24 horas posteriores al procedimiento, porque debe transcurrir un tiempo para que desaparezcan los efectos de la anestesia.
- Limpie el intestino. El gastroenterólogo le dará instrucciones de preparación intestinal por escrito para que siga en su casa. Un gastroenterólogo ordena la preparación intestinal para que haya pocas deposiciones o ninguna dentro del intestino de la persona. Una preparación intestinal completa permite a la persona evacuar las deposiciones claras. Las deposiciones dentro del colon pueden impedir que el gastroenterólogo vea claramente el revestimiento intestinal. Las instrucciones pueden incluir una dieta de líquidos claros 1 a 3 días antes del procedimiento y evitar bebidas con colorante rojo o púrpura. Las instrucciones brindarán indicación específica sobre el momento en que se empezará y se terminará la dieta de líquidos claros. Las personas podrán ingerir lo siguiente:
- caldos sin grasas
- jugo de frutas colado, como manzana o uva verde (no se recomienda el jugo de naranja)
- agua
- café o té solo, sin leche o crema
- bebidas deportivas de sabores como limón, lima o naranja
- gelatina de sabores como limón, lima o naranja
La persona debe tomar laxantes y hacerse enemas la noche anterior a la colonoscopia. Un laxante es un medicamento que afloja las deposiciones y aumenta los movimientos intestinales. Para realizar un enema, se introduce agua o un laxante en el recto utilizando una botella especial de lavado. Los laxantes y enemas pueden causar diarrea, así que la persona deberá permanecer cerca del baño durante la preparación intestinal.
Los laxantes en general se toman en forma de píldora o polvo disuelto en agua. Algunas personas deberán beber una gran cantidad, un galón por lo general, de laxante líquido en momentos determinados. Las personas podrán considerar difícil esta parte de la preparación intestinal; no obstante, es muy importante completar la preparación. El gastroenterólogo no podrá ver el colon claramente si no se realiza la preparación completa.
La gente debe llamar al gastroenterólogo si tienen efectos secundarios que les impiden finalizar la preparación.
¿Cómo se efectúa una colonoscopia?
Un gastroenterólogo efectúa una colonoscopia en un hospital o centro ambulatorio. En la mayoría de los casos, la anestesia liviana y el medicamento para el dolor ayudan a las personas a relajarse para la prueba. El personal médico controla los signos vitales de la persona e intenta que esta se sienta lo más cómoda posible. Un enfermero o técnico coloca una aguja intravenosa (IV) en una vena del brazo para administrar la anestesia.
Para la prueba, la persona se recostará en una mesa donde el gastroenterólogo inserta un colonoscopio en el ano y mueve el colonoscopio lentamente por el recto hasta el colon. El colonoscopio infla el intestino grueso con aire para que el gastroenterólogo tenga una mejor visión. La cámara envía una imagen de video del revestimiento intestinal a una pantalla de computadora y esto permite al gastroenterólogo examinar con atención los tejidos intestinales. El gastroenterólogo puede mover a la persona varias veces para que el colonoscopio se pueda ajustar para ver mejor. Una vez que el colonoscopio alcanza la apertura hacia el intestino delgado, el gastroenterólogo lentamente lo retira y examina el revestimiento del intestino grueso otra vez.
El gastroenterólogo puede remover pólipos durante la colonoscopia y enviarlos al laboratorio para analizarlos. Los pólipos son comunes en adultos y en general son inofensivos. No obstante, la mayoría de los casos de cáncer de colon empieza con pólipos, así que extraerlos en forma temprana es una forma efectiva de prevenir el cáncer.
El gastroenterólogo también puede realizar una biopsia, un procedimiento mediante el cual se toma una porción pequeña de revestimiento del intestino para examinar con un microscopio. La persona no sentirá la biopsia. Un patólogo, un médico que se especializa en el diagnóstico de enfermedades, examina el tejido.
El gastroenterólogo puede pasar pequeñas herramientas por el colonoscopio para remover los pólipos y tomar muestras para la biopsia. Si se produce sangrado, el gastroenterólogo por lo general lo detiene con una sonda eléctrica o medicamentos especiales que se pasan a través del colonoscopio. La colonoscopia generalmente tarda entre 30 y 60 minutos.
¿Qué puede esperar la persona después de una colonoscopia?
Después de la colonoscopia, la persona puede esperar lo siguiente:
- Es posible que las personas deban permanecer en el hospital o centro ambulatorio 1 a 2 horas después del procedimiento.
- Durante la primera hora después de esta prueba, pueden ocurrir calambres o hinchazón.
- La anestesia tarda un tiempo en desaparecer completamente.
- Se prevé la recuperación total para el día siguiente, y las personas pueden regresar a su dieta normal.
- Un miembro del equipo de atención médica revisará las instrucciones del alta con la persona, o con el amigo o familiar acompañante si la persona sigue mareada, y le entregará una copia escrita. La persona debe seguir todas las instrucciones que se le dan.
- Un amigo o familiar deberán llevar a la persona a su casa después del procedimiento.
- Si el gastroenterólogo quitó los pólipos o efectuó una biopsia, es normal observar un leve sangrado anal.
Algunos resultados de la colonoscopia están disponibles inmediatamente después del procedimiento. Después de desaparecer el efecto de la anestesia, el gastroenterólogo compartirá los resultados con la persona o con quien esta designe. Los resultados de la biopsia tardan unos días.
¿Cuáles son los riesgos de la colonoscopia?
Los riesgos de la colonoscopia incluyen los siguientes:
- sangrado.
- perforación (orificio o desgarro en el revestimiento del colon).
- diverticulitis—afección que ocurre cuando las bolsas pequeñas del colon, llamadas divertículos, se infectan, inflaman e irritan. Se proporciona más información en el tema de salud del NIDDK, La enfermedad diverticular (Diverticular Disease).
- eventos cardiovasculares, como ataque cardíaco y baja presión arterial; o latido irregular, demasiado rápido o lento, del corazón.
- fuerte dolor abdominal.
- muerte, aunque este riesgo es poco frecuente.
El sangrado y la perforación son las complicaciones más comunes de la colonoscopia. La mayoría de los casos de sangrado se produce en personas a quienes se les extirparon pólipos. El gastroenterólogo puede tratar de inmediato el sangrado que se produce durante la colonoscopia. No obstante, una persona puede tener sangrado demorado hasta 2 semanas después de la prueba. El gastroenterólogo diagnostica sangrado demorado con otra colonoscopia y lo trata con una sonda eléctrica o medicamento especial. Es posible que la perforación se deba tratar con cirugía.
Un estudio de colonoscopias de detección encontró 2.1 complicaciones graves por cada 1,000 procedimientos realizados.2
Puntos para recordar
- La colonoscopia es un procedimiento que utiliza un tubo largo, flexible y angosto, con una luz y una pequeña cámara en un extremo, llamado colonoscopio o telescopio, para ver el interior del recto y todo el colon.
- La colonoscopia puede mostrar tejido inflamado e irritado, úlceras y pólipos (trozos adicionales de tejido que crecen en el revestimiento del intestino).
- Se realiza una colonoscopia para ayudar a diagnosticar
- cambios en los hábitos intestinales
- dolor abdominal
- sangrado anal
- pérdida de peso
- Un gastroenterólogo también efectúa la colonoscopia como examen de detección de cáncer de colon.
- La preparación para la colonoscopia incluye hablar con el gastroenterólogo sobre afecciones médicas que tiene la persona y medicamentos que esté tomando, coordinar quién lo llevará a su casa después del procedimiento y limpiar los intestinos.
- El gastroenterólogo le dará instrucciones de preparación intestinal por escrito para que siga en su casa. Un gastroenterólogo ordena la preparación intestinal para que haya pocas deposiciones o ninguna dentro del intestino de la persona.
- El gastroenterólogo no podrá ver el colon claramente si no se realiza la preparación completa.
- Un gastroenterólogo efectúa una colonoscopia en un hospital o centro ambulatorio. Para la prueba, la persona se recostará en una mesa donde el gastroenterólogo le insertará un colonoscopio en el ano y lo moverá lentamente por el recto hasta el colon.
- El gastroenterólogo puede remover pólipos durante la colonoscopia y enviarlos al laboratorio para analizarlos. El gastroenterólogo también puede realizar una biopsia, un procedimiento mediante el cual se toma una porción pequeña de revestimiento del intestino para examinar con un microscopio.
- El sangrado y la perforación son las complicaciones más comunes de la colonoscopia.
Referencias
Ensayos Clínicos
El Instituto Nacional de Diabetes y Enfermedades Digestivas y Renales (NIDDK por sus siglas en inglés) y otras organizaciones del Instituto Nacional de Salud (NIH) conducen y ayudan en la investigación de muchas enfermedades y condiciones médicas.
Que son ensayos clínicos, y serian una buena opción para usted?
Los ensayos clínicos son parte de la investigación clínica y a la raíz de todos avances médicos. Los ensayos clínicos buscan maneras nuevas de prevenir, detectar o tratar enfermedades. Los investigadores también usan los ensayos clínicos para estudiar otros aspectos de la atención clínica, como la manera de mejorar la calidad de vida de las personas con enfermedades crónicas. Averigüe si los ensayos clínicos son adecuados para usted.
Que ensayos clínicos están disponibles?
Para más información sobre los ensayos clínicos que están disponibles y están reclutando visite: www.ClinicalTrials.gov.